視覚病態プロジェクトリーダー 原田 高幸
緑内障は日本では第1位、世界でも第2位の失明原因です。現在のところ緑内障の治療は眼圧を下げる目薬や手術によって行われていますが、それでも進行してしまう方も多く、新たな治療法の開発が求められています。そこで視覚病態プロジェクトでは緑内障モデル動物を用いて、遺伝子治療によって緑内障を抑制できないか検討しました。
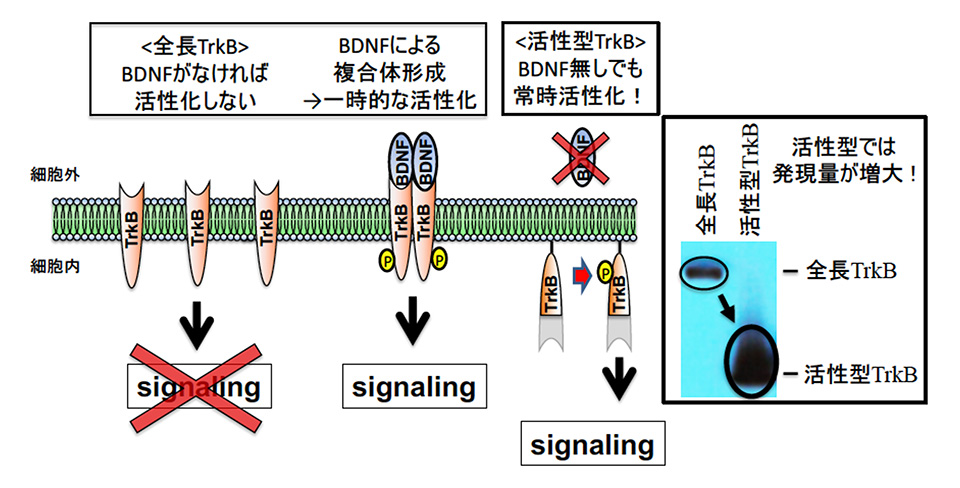
当プロジェクトでは以前から、神経栄養因子に注目した研究を行ってきました。例えば脳由来神経栄養因子(BDNF)の眼球内投与は網膜の神経保護に有用ですが、有効期間が短いのが難点です。それを解決するには、BDNFの受容体であるTrkBを用いた遺伝子治療が考えられますが、TrkBの分子量が大きいために、遺伝子治療用ベクターとして活用されるアデノ随伴ウイルス(AAV)に組み込んでも、高発現させることが困難でした。そこで本研究では TrkBの活性部位のみを切り出し、人工的に細胞膜に結合させることによって、常に活性型となるTrkB分子を開発しました(図1)。この方法では分子量が小さくなるために全長 TrkBよりも高発現が得られ、しかもBDNFが無くても、常にTrkBシグナルを活性化させることが可能になります。
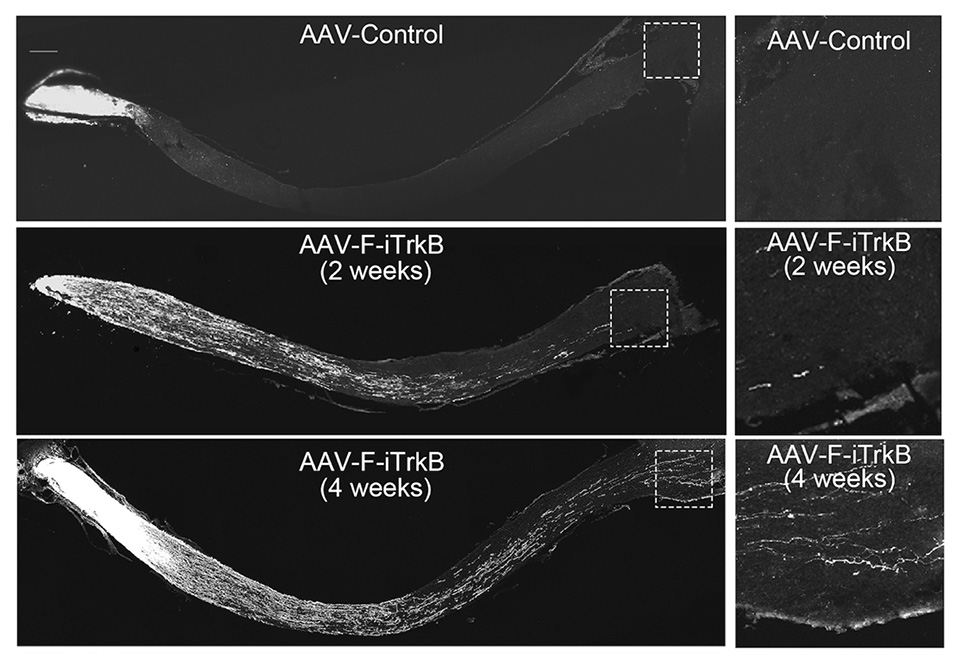
この活性型TrkBを組み込んだ遺伝子治療ベクターを眼球内に投与すると、高眼圧緑内障と正常眼圧緑内障の両方のモデルマウスにおいて、緑内障の進行が抑制されました。また視神経損傷モデルマウスに対して同様の遺伝子治療を行うと、多くの再生線維が脳の視交叉という部分まで伸長しました(図2)。さらに上位の視覚中枢である上丘において視覚経路を切断したマウスへの遺伝子治療群では、再生線維が切断部位を超えて上丘内に到達し、一部の視機能が改善しました。
緑内障においては現在のところ眼圧を降下させる以外の治療法がなく、また緑内障や外傷によって傷んだ視神経は再生できないと考えられてきました。今回の結果は、生き残っている網膜の神経細胞に対して遺伝子治療を行うと、緑内障の進行を抑制できたり、変性した視神経を再生できる可能性を示しています。今後は遺伝子治療や細胞移植を含めた総合的な治療法の確立を目指して、さらに研究を継続していきたいと考えています。