※世界各国で行われている研究成果をご紹介しています。研究成果に対する評価や意見は執筆者の意見です。
一般向け
研究者向け
2022/11/9
新型コロナとインフルにおける血栓塞栓症リスクの比較解析
文責:橋本 款
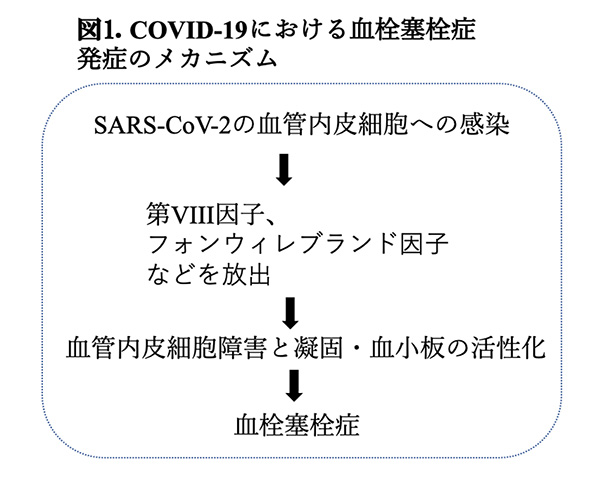
新型コロナウイルス(SARS-CoV-2)に罹患すると血栓塞栓症*1のリスクが高まりますが、SARS-CoV-2の血管内皮細胞への感染が契機となり、第VIII因子(凝固因子)やフォンウィレブランド因子(血小板粘着を刺激)が放出されることが、病態形成に関わる一つのメカニズムと考えられています(図1)。このように、新型コロナウイルス感染症(COVID-19)と血栓塞栓症の関係に関する理解は進んでいますが、まだ、多くのことが明らかになっていません。例えば、COVID-19患者における動脈血栓塞栓症および静脈血栓塞栓症の発生率は不明でした。これに関連して、最近、米国・ペンシルベニア大学のVincent Lo Re III博士らが、米国の公衆衛生サーベイランスシステムのデータを用いた後ろ向きコホート研究*2を行った結果、COVID-19入院患者はインフルエンザ入院患者と比較し、入院後90日以内の動脈血栓塞栓症リスクに有意差はないものの静脈血栓塞栓症リスクが有意に高いことが示されましたので、今回はこの論文(文献1)を紹介致します。
文献1.
Vincent Lo Re et al., Association of COVID-19 vs Influenza With Risk of Arterial and Venous Thrombotic Events Among Hospitalized Patients. JAMA.2022;328(7):637-651.
【背景・目的】
COVID-19の多くは血栓塞栓症を伴うことが知られているが、これまで、COVID-19患者における動脈血栓塞栓症および静脈血栓塞栓症の発生率は不明であり、それを明らかにするのが本プロジェクトの目的である。
【方法】
- 米国食品医薬品局センチネルシステムから4つの地域統合医療システムと2つの医療保険会社のデータにおいて、ワクチン導入以前(2020年4~11月)のCOVID-19入院患者4万1,443例、ワクチン実施期間(2020年12月~2021年5月)のCOVID-19入院患者4万4,194例、ならびにCOVID-19の感染がない2018年10月~2019年4月のインフルエンザ入院患者8,269例を抽出し、後ろ向きに解析した。COVID-19患者群(計8万5,637例)が平均(±SD)年齢72±13.0歳、男性50.5%、インフルエンザ患者群がそれぞれ72±13.3歳、45.0%であった。
- 主要評価項目は、動脈血栓塞栓症または静脈血栓塞栓症の入院から90日以内の診断であり、インフルエンザ患者は2019年7月まで、COVID-19患者は2021年8月までを追跡期間とした。
- インフルエンザとCOVID-19の2つのコホート研究間の差異に対応するため層別化した傾向スコア*3を作成し、重み付けCox回帰*4を用いて各COVID-19入院患者群のインフルエンザ入院患者群に対する血栓性イベントの補正後ハザード比(aHR)*5を評価した。
【結果】
- 動脈血栓塞栓症の90日絶対リスクは、インフルエンザ患者群14.4%(95%信頼区間[CI]:13.6~15.2%)に対し、ワクチン導入前のCOVID-19患者群15.8%(15.5~16.2%)(群間リスク差:1.4%、95%CI:1.0~2.3%)、ワクチン実施期間中のCOVID-19患者群16.3%(16.0~16.6%)(群間リスク差:1.9%、95%CI:1.1~2.7%)であった。インフルエンザ患者群と比較し、動脈血栓塞栓症リスクは、ワクチン導入前のCOVID-19患者群(aHR:1.04、95%CI:0.97~1.11)およびワクチン実施期間中のCOVID-19患者群(1.07、1.00~1.14)のいずれも、有意な上昇は認められなかった。
- 静脈血栓塞栓症の90日絶対リスクは、インフルエンザ患者群5.3%(95%CI:4.9~5.8)に対し、ワクチン導入前のCOVID-19患者群9.5%(9.2~9.7)(群間リスク差:4.1%、95%CI:3.6~4.7)、ワクチン実施期間中のCOVID-19患者10.9%(10.6~11.1)(群間リスク差:5.5%、95%CI:5.0~6.1)であり、静脈血栓塞栓症リスクはインフルエンザ患者群と比較して、ワクチン導入前のCOVID-19患者群(aHR:1.60、95%CI:1.43~1.79)およびワクチン実施期間中のCOVID-19患者群(aHR:1.89、95%CI:1.68~2.12)のいずれも有意に高い結果が得られた。
【結論】
以上の結果より、COVID-19入院患者はインフルエンザ入院患者群と比較して静脈血栓塞栓症リスクが有意に高いと判断した。
用語の解説
- *1. 血栓塞栓症
- 血液中に形成された血栓が血管を閉塞し、末梢の循環不全による臓器障害を引き起こす疾患を血栓症と呼び、また、形成された血栓が血流によって流され形成部位とは別の部位において血管を閉塞することにより、臓器障害を引き起こす疾患を塞栓症と呼ぶ。静脈血栓は、下肢静脈などの血流のうっ滞により赤血球およびフィブリンを中心とした血栓が形成されるが、それに対して動脈血栓は、動脈の粥状硬化が基礎となり、血小板が活性化することにより形成される。血栓が下肢静脈を閉塞すると下肢静脈閉塞症を、冠動脈を閉塞すると心筋梗塞を、脳動脈を閉塞すると脳梗塞などの病態を呈する。
- *2. 後ろ向きコホート研究
- 縦断研究の1つで、特定の条件を満たした集団(コホート)を対象にして診療記録などから過去の出来事に関する調査を行う研究手法。 対象となった集団の特定の「要因」と、ある病気の発症や治療経過など「複数のアウトカム」との関連について分析する。 既存の診療データを用いることから、研究費や期間がかかりにくく、研究倫理審査を通しやすいという利点があるが、測定計画などを詳細に事前調整していないため、測定精度が相対的に低くなる傾向にある。また、測定していない要因については解析することができない欠点もある。
- *3. 傾向スコア分析
- 複数の共変量を一つの変数におきかえ,そのもとで均衡化や層別化などを行い,誤った統計モデルを用いても「頑健」な結果をえることができる方法(詳しくは統計学の成書を御覧ください)。
- *4. 重み付けCox回帰
- 重み付け推定プロシージャーで、従属変数が打ち切られている場合は、生命表、Kaplan-Meier、またはCox 回帰を使用する(詳しくは統計学の成書を御覧ください)。
- *5. ハザード比(Hazard Ratio、略してHR)
- ハザード比とは統計学上の用語で、臨床試験などで使用する相対的な危険度を客観的に比較する方法である。
今回の論文のポイント
- 本論文の結果より、COVID-19入院患者はインフルエンザ入院患者に較べて、動脈血栓塞栓症リスクに有意差はないものの静脈血栓塞栓症リスクが高いと推定されました。メカニズムに関しては今後明らかにするべき問題のようです。
- 最近は、オミクロン株に感染しても軽症で済むことが多いのでインフルエンザと同じくらいの感覚に陥りがちですが、やはり、両者は異なると考えた方が無難に思われます。
- 文献1
- Vincent Lo Re et al., Association of COVID-19 vs Influenza With Risk of Arterial and Venous Thrombotic Events Among Hospitalized Patients. JAMA.2022;328(7):637-651.


