医学・生命科学全般に関する最新情報


新型コロナウイルス感染症(COVID-19)の重症化に関わる人の遺伝要因の第1報を「新型コロナウイルスの重症化の遺伝的要因」で紹介しました。その後も各国で研究が進められており、イギリスのグループより、COVID-19重症化の遺伝要因の新たな結果が、Nature 誌(引用文献1)に掲載されましたので、その内容を今回第2報として紹介します。できましたら、第1報の記事もあわせて読んで頂けると幸いです。
今回、イギリスの208か所の病院の集中治療室(ICU)で治療を受けたCOVID-19の重症患者2,244人を対象としました。この208か所の病院のICUはイギリス内のICUの収容能力の95%以上に相当します。対照群としては、UKバイオバンク(イギリスにある世界最大級のバイオバンク)に登録されている一般の人を対象としました。なお、COVID-19陽性であった人は、対照群から除かれています。次に、重症患者と対照群のゲノム全体の一塩基多型(SNP)を比較していきました。その結果、第1報で同定された3番染色体のSNPが、第2報でも重症化と関係することがわかりました。また、新たな発見として4つの遺伝子領域のSNPが、重症化と関わることが判明しました。
この第2報では、このゲノム情報を用いて重症化の原因となる遺伝子を同定するために、メンデルランダム化解析*1と呼ばれる統計解析が行われました。その結果、インターフェロン受容体遺伝子の一つであるIFNAR2 の発現量が低いことが、COVID-19の重症化要因となることがわかりました。インターフェロンは抗ウイルス作用を持つ重要な免疫物質です。これまでの先行研究でも、インターフェロンがCOVID-19の感染の初期段階において、重要な働きを示すことが報告されています。これらのことから、インターフェロン系を活性化する薬剤を感染の初期段階に用いることが、重症化を防ぐ可能性があると筆者らは考察しています。
さて、第2報でもCOVID-19の重症化と関連することが再現された3番染色体の領域には、SLC6A20、LZTFL1、FYCO1、CXCR6、XCR1、CCR1、CCR2、CCR3、CCR9 など多くの遺伝子があります。その中で重症化に特に重要な遺伝子を本研究では報告しています。その方法として、一般に公開されている肺組織のゲノム・遺伝子発現プロファイル情報に、筆者らはCOVID-19の重症化のゲノム情報を組み合わせることにより、特に肺組織においてCOVID-19重症化に関与する遺伝子の同定を試みました。その結果、CCR2 の発現量が高いことが、重症化に関わることを見出しました。CCR2はケモカイン受容体の一つで、単球・マクロファージの炎症部位への遊走に関与します。CCR2を刺激する免疫物質のMCP-1の血中濃度が重症患者で高いとの報告もあり、筆者らはCCR2の働きを抗体で阻害することで、単球・マクロファージの活動と肺への浸潤を抑制でき、重症化の治療につながると考察しています。
実は、第2報の論文では同じくケモカイン受容体の遺伝子であるCCR3、CXCR6は、CCR2とは逆に肺組織で発現量が低下していることも記載されていました。CCR3、CXCR6も単球・マクロファージ以外の免疫細胞の遊走に関わります。例えば、CCR3は主に好酸球に発現し、その遊走をはじめとした好酸球の機能を誘導します。CXCR6は主にT細胞に発現しています。このことから、CCR2の高発現だけでなく、CCR3、CXCR6の低発現も重症化因子の候補に含めて機能的な検討を行い、重症化の更なる病態解明や治療法の開発を進める必要があると感じました(なお論文中にCCR3、CXCR6についての考察は書かれていません)。
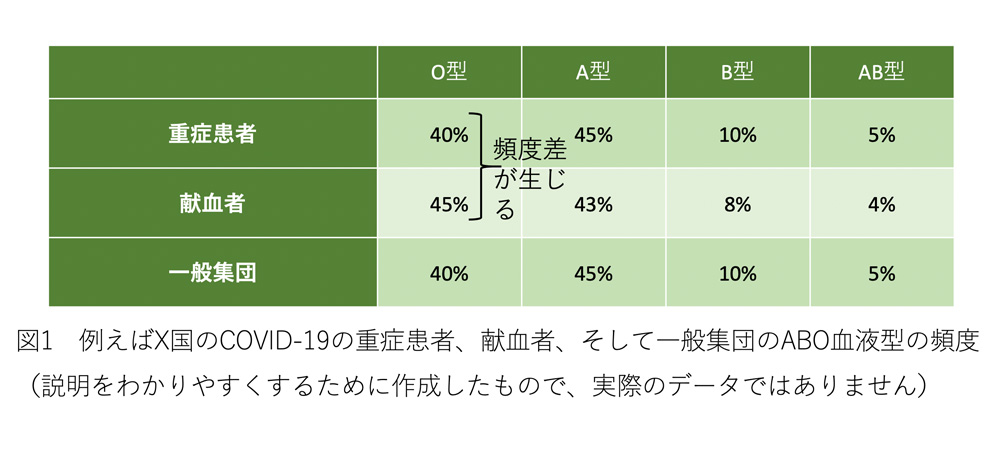
第1報でCOVID-19の重症化とABO血液型が関係し、O型の人は重症化するリスクが低いと報告されていました。第2報では、このことを支持する結果が得られませんでした。現在、論文に発表される前のCOVID-19の重症化や発症リスクのゲノム解析の結果が、COVID-19 host genetics initiative(https://www.covid19hg.org/) のホームページ上で公開されています。COVID-19 host genetics initiativeでは各国の研究者が協力して研究を進めており、最新の情報が掲載されています。COVID-19 host genetics initiativeの報告の中で、第1報の研究では対照群として、献血者より得られたゲノム情報が使われていることにより、ABO血液型との関連にバイアスを引き起こしているとの指摘がなされていました。なぜ、献血者を対照群とするのが問題なのでしょうか。それはO型の人は献血に行く率が少し高いからです*2(引用文献2)。このため献血者から構成される対照群におけるO型の割合は、本来あるべきその集団(一般集団)のO型の割合より、高くなってしまいます。それにより、第1報では重症者でO型の人の割合が少なく見えてしまったのです(イメージを図1に示しました)。COVID-19 host genetics initiativeでも、対照群から献血者のデータを除いて解析を行ったところ、ABO血液型と重症化には有意な関係が認められないことが明らかにされていました。
のホームページ上で公開されています。COVID-19 host genetics initiativeでは各国の研究者が協力して研究を進めており、最新の情報が掲載されています。COVID-19 host genetics initiativeの報告の中で、第1報の研究では対照群として、献血者より得られたゲノム情報が使われていることにより、ABO血液型との関連にバイアスを引き起こしているとの指摘がなされていました。なぜ、献血者を対照群とするのが問題なのでしょうか。それはO型の人は献血に行く率が少し高いからです*2(引用文献2)。このため献血者から構成される対照群におけるO型の割合は、本来あるべきその集団(一般集団)のO型の割合より、高くなってしまいます。それにより、第1報では重症者でO型の人の割合が少なく見えてしまったのです(イメージを図1に示しました)。COVID-19 host genetics initiativeでも、対照群から献血者のデータを除いて解析を行ったところ、ABO血液型と重症化には有意な関係が認められないことが明らかにされていました。
ただし、最新の解析結果において、O型の人は、COVID-19の重症化リスクではなく、感染そのもののリスクが少し低いことが報告されていますので、ABO血液型とCOVID-19については現在も研究が継続されています。
今回のCOVID-19の重症化のゲノム研究で対象となった人も、その多くがヨーロッパ系集団の人でした。いまだ、その他の集団のゲノム研究の結果は十分に報告されていません。集団特異的な遺伝要因が存在する可能性がありますので、全世界的な研究の推進が必要になると考えられます。多くの遺伝要因が見つかれば、重症化や感染リスクに関わるより詳細なパスウェイが同定され、効率的なリスク推定や創薬開発につながることが期待されます。
 に、この理由に関する興味深い記事が書かれておりましたので、ご覧ください。
に、この理由に関する興味深い記事が書かれておりましたので、ご覧ください。